JCI
1. JCIは世界70カ国以上で認証を行う、医療の質と安全性を評価する国際機関。
2. 認証にはIPSGの実践やトレーサー法など、現場レベルの厳格な基準が求められる。
3. 第8版ではサイバーセキュリティや医療の持続可能性も評価対象に加わった。
1. 用語の定義
JCI(Joint Commission International)とは、アメリカ合衆国イリノイ州オークブルックテラスに本部を置く、医療機関を対象とした国際的な非営利の第三者評価機関である。日本語では「国際医療機能評価機構」や「ジョイント・コミッション・インターナショナル」と訳され、世界で最も厳格かつ権威ある医療機能評価機関として広く知られている。
JCIの根本的なミッションは、「すべての人が常に最高の安全性、最高品質、最善の価値を持つ医療を世界各地で経験できるようにすること(Enable and affirm the highest standards of healthcare quality and patient safety for all)」である。この目的を達成するために、JCIは世界中の医療機関に対して教育、出版、諮問(コンサルティング)、そして厳格な基準に基づく認証・評価を提供している。JCIが提供する認証は、単なる「合格」の印ではなく、その医療機関が患者安全のために継続的な改善プロセスを組織全体に組み込んでいることを証明するものである。
1-1. ゴールドシール(Gold Seal of Approval®)の意味
JCI認証を取得した医療機関には、「ゴールドシール(Gold Seal of Approval®)」と呼ばれる認証マークの使用が許可される。このマークは、患者、家族、医療従事者、政府、そして保険会社に対し、その施設が世界標準の厳しい基準を満たしていることを視覚的に示すシンボルである。JCI自身によれば、このシールは「品質と安全への揺るぎないコミットメントの象徴」であり、国際的な医療ツーリズムの市場においても、患者が渡航先で病院を選択する際の極めて重要な判断基準となっている。
1-2. 非営利性と独立性
JCIは、米国最大の医療認定機構であるThe Joint Commission(TJC)の国際部門として運営されているが、その運営体制は非営利(Non-Profit)であることが徹底されている。認証プロセスにおける公平性を保つため、JCIが提供する諮問サービス(コンサルティング)の利用は、認証取得の前提条件ではなく、コンサルティングを受けたかどうかが審査結果に影響を及ぼさないことが規約によって明示されている。これにより、審査の客観性と透明性が確保されている。
1-3. グローバルな普及規模(2026年時点)
2026年2月現在、JCIの認証は世界70カ国以上の約800から1,000の医療施設に付与されている。特に、中東のアラブ首長国連邦(UAE)やサウジアラビア、東南アジアのタイ、シンガポール、そして東アジアの日本や韓国、中国などで普及が著しい。JCI認証は、各国の国内基準を超えた「国際的な共通言語」としての役割を果たしており、国境を越えた医療提供における品質保証のデファクトスタンダードとなっている。
| 項目 | 内容 |
|---|---|
| 正式名称 | Joint Commission International |
| 本部所在地 | 米国イリノイ州オークブルックテラス |
| 設立年 | 1994年 |
| 代表的なシンボル | ゴールドシール(Gold Seal of Approval®) |
| 主な活動内容 | 医療機関の認証・評価、教育、出版、コンサルティング |
1-4. 医療の質と安全の三要素
JCIは医療の質を評価する際、ドナベディアン・モデルに基づく「構造(Structure)」「過程(Process)」「結果(Outcome)」の三要素を重視する。特に、JCIの基準は「過程(プロセス)」に強い焦点を当てており、一貫して安全なケアが提供されるための仕組みが確立されているかを厳しく問う。個人の能力に依存するのではなく、組織としての「システム」が機能しているかを評価する点に、JCIの定義の本質がある。
2. 用語の背景と歴史
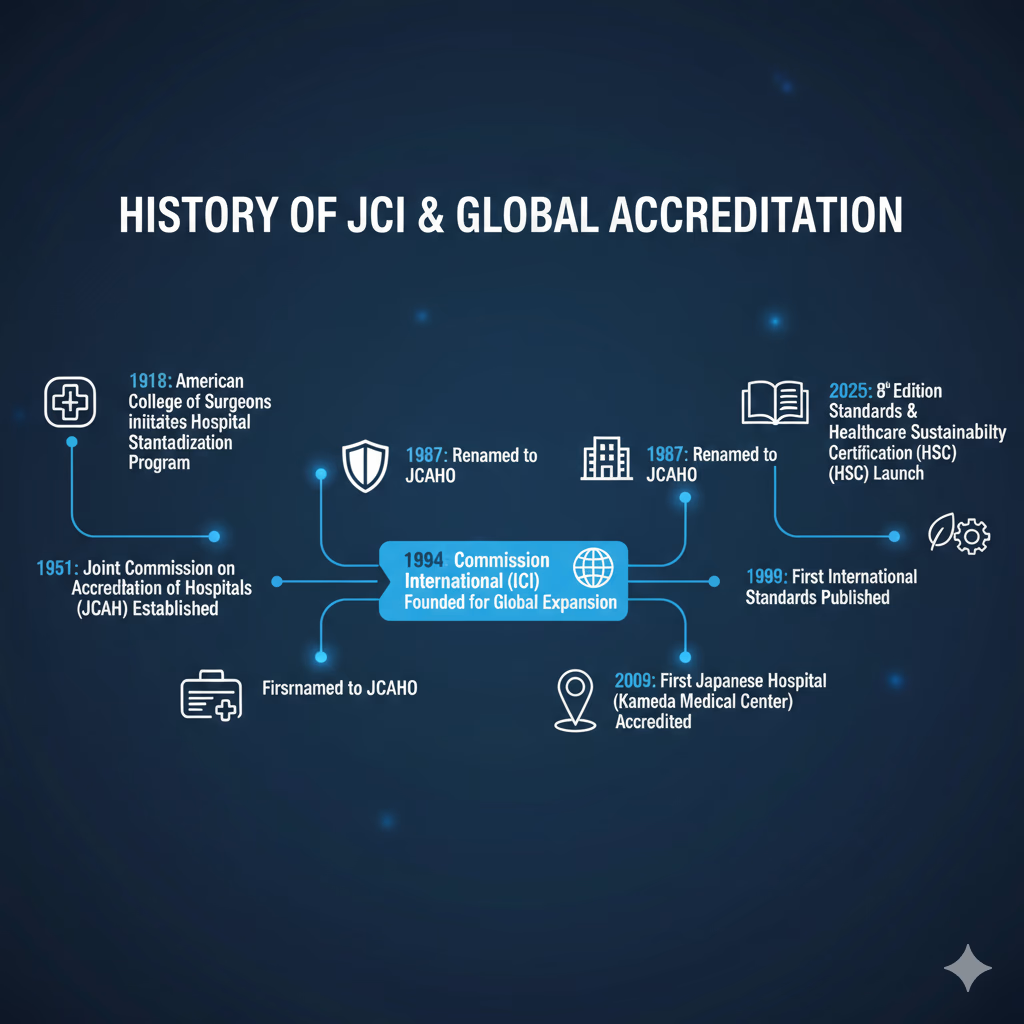
JCIの歴史を紐解くことは、現代における「医療の質保証」という概念がどのように発展してきたかを理解することに等しい。そのルーツは100年以上前の米国にまで遡る。
2-1. 前身:病院標準化プログラム(1918年〜)
医療評価の歴史的端緒は、1918年にアメリカ外科学会(ACS: American College of Surgeons)が開始した「病院標準化プログラム(Hospital Standardization Program)」にある。当時、米国の病院における医療の質は極めて不透明であり、外科手術の成績や術後管理の基準が統一されていなかった。ACSはこの状況を改善すべく、最低限遵守すべき基準を策定し、現場の査察を開始した。これが、第三者による医療評価のプロトタイプとなった。
2-2. The Joint Commission(TJC)の設立(1951年)
1951年、前述のACSに加え、アメリカ病院協会(AHA)、アメリカ医師会(AMA)、アメリカ内科学会(ACP)、カナダ医師会(CMA)が合流し、非営利団体であるJCAH(Joint Commission on Accreditation of Hospitals)が設立された。これが現在のThe Joint Commission(TJC)の前身である。TJCは米国内の病院認定を主導し、1987年には名称をJCAHO(Joint Commission on Accreditation of Healthcare Organizations)に変更、病院だけでなく介護施設や在宅ケアなどへも評価対象を拡大していった。現在、TJCは米国内の23,000以上の医療機関と連携する世界最大の評価機関となっている。
2-3. JCIの誕生と国際展開(1994年〜)
1990年代に入ると、経済のグローバル化に伴い、国境を越えた医療の質保証が求められるようになった。米国企業が海外駐在員の医療品質を担保したいというニーズや、医療ツーリズムの台頭が背景にあった。これを受け、TJCは1994年に国際部門としてJCI(Joint Commission International)を設立した。JCIは米国の基準をそのまま海外に押し付けるのではなく、WHO(世界保健機関)などの国際機関の知見を取り入れ、世界のどこでも適用可能な「国際標準」の策定に着手した。1999年には、初の国際的な認証基準(Hospital Standards)が公表され、本格的な国際審査が始まった。
2-4. 日本におけるJCIの歴史
日本におけるJCIの歴史は、2009年に亀田メディカルセンター(千葉県)が日本で初めてJCI認証を取得したことから始まる。それ以前の日本の医療機関は、主に日本医療機能評価機構(JCQHC)による国内基準の審査を受けていたが、亀田メディカルセンターの取得は、日本の医療が国際基準で評価される時代の幕開けを象徴する出来事であった。その後、2010年代には訪日外国人の急増(インバウンド医療)や、大学病院の国際化を背景に取得施設が増加した。2015年には埼玉医科大学国際医療センターが大学病院として初取得、2020年には名古屋大学医学部附属病院が国立大学病院として初取得を果たし、アカデミックな領域へも浸透が進んだ。
2-5. 基準の進化:第1版から第8版へ
JCIの基準は、医学の進歩や社会情勢の変化に合わせて数年ごとに改訂されている。
- 初期(1999年〜):基本的な患者安全と組織管理の枠組みを構築。
- 第4版・第5版(2010年代前半):トレーサー法などの審査手法を高度化し、現場の実践をより重視。
- 第7版(2020年〜):パンデミック対応やデジタルヘルスへの対応が強化された。
- 第8版(2025年施行):環境持続可能性やサイバーセキュリティ、AI活用の安全性などが盛り込まれ、現代的課題に正面から向き合う内容となった。
このように、JCIの歴史は「医療の質」の定義が、単なる技術的な正確性から、患者の権利、安全性、そして地球規模の持続可能性へと拡大してきた過程そのものであると言える。
3. 用法と具体例

JCI認証において、その核心的な「用法」とも言えるのが、IPSG(International Patient Safety Goals:国際患者安全目標)の実践である。これは、世界中の医療現場で発生しやすい深刻な事故を分析し、それを防ぐための「最低限かつ絶対的なルール」を定めたものである。JCI認証病院では、以下の6つの目標がどのように具体化されているかが厳格に問われる。
3-1. IPSG.1:患者の正確な識別
医療ミスの中で最も基本的な「取り違え」を防ぐためのルールである。具体例として、JCI認証病院では点滴、採血、手術などのあらゆる場面で、「2つ以上の識別子(Identifier)」を用いることが徹底される。通常、患者のフルネームと生年月日の組み合わせが使われる。
「患者様に『お名前をフルネームで仰っていただけますか?』と問いかけ、同時にリストバンドと照合する。スタッフが『〇〇さんですね?』と聞くハイ・イエスの確認は、患者が間違って頷く可能性があるため、JCI基準では不適切とされる。」
3-2. IPSG.2:効果的なコミュニケーションの改善
口頭指示や電話による検査結果報告(クリティカルバリュー)の伝達エラーを防ぐ。具体的には、「Read-back(読み返し)」が義務付けられる。医師が電話で指示を出した際、看護師はその内容をメモし、再度医師に読み返して確認を得るプロセスである。これにより、聞き間違いや勘違いによる投薬ミスを根絶する。
3-3. IPSG.3:高注意薬剤の安全性の向上
投与を誤ると即座に死に直結する薬剤(インスリン、ヘパリン、電解質濃縮液など)の管理を具体化する。例えば、高濃度カリウム製剤は、一般の病棟にストックすることを禁止し、必ず薬剤部で希釈されたものを使用するか、厳重な施錠管理を行う。また、名称や外観が似ている薬剤(LASA: Look-Alike, Sound-Alike)については、保管場所を離し、注意喚起のラベルを貼るなどの具体的な対策が求められる。
3-4. IPSG.4:正しい部位、正しい処置、正しい患者での手術確保
いわゆる「取り違え手術」を防止するためのプロセスである。具体的には以下の3段階の手続きが踏まれる。
- 術前マーキング:執刀医が患者の意識があるうちに、手術部位に消えないマジック等で印をつける。
- 術前確認(Pre-operative Verification):必要な書類、画像、インプラントが揃っているかを確認する。
- タイムアウト(Time-out):メスを入れる直前に、手術チーム全員が手を止め、患者名・術式・部位を声出し確認する。
3-5. IPSG.5:医療関連感染のリスク低減
WHO(世界保健機関)のガイドラインに基づく手指衛生の徹底である。JCI審査官は、病院の廊下や病室で、スタッフが適切なタイミング(5つのタイミング)で手指消毒を行っているかを、隠れて観察(覆面調査に近い形)することもある。アルコール消毒液の設置場所や、その補充状況までが具体例としてチェックされる。
3-6. IPSG.6:転倒・転落による患者傷害リスクの低減
すべての入院患者に対し、入院時に「転倒リスクアセスメント」を実施する。リスクが高い患者には、滑り止め靴の着用、ベッド柵の調整、センサーマットの使用などの具体的な介入を行う。単に「気をつける」という精神論ではなく、リスクに基づいた「標準化された対策」が講じられているかがポイントとなる。
3-7. トレーサー法による現場検証の例
JCIの審査官は、実際の患者を「追跡(トレース)」することで基準の浸透度を確認する。例えば、「心筋梗塞で緊急搬送されたAさん」という患者を選び、救急外来での対応→カテーテル検査室での処置→集中治療室での看護→リハビリ→退院指導という一連の流れを、カルテと現場インタビューで追いかける。そこで、IPSGが守られていたか、清掃員が感染防止手順を知っているか、施設管理者が停電時のバックアップ体制を把握しているか、といった「現場の実行力」を具体的に評価するのである。
4. 関連語句と概念
JCIを理解する上で、不可欠な周辺概念や関連用語がいくつか存在する。これらはJCIが目指す「質の高い医療システム」を支えるパーツである。
4-1. IEEAとISQua:評価機関の信頼性を支える枠組み
JCIは医療機関を審査する立場にあるが、JCIそのものも第三者機関の審査を受けている。それがISQua(International Society for Quality in Health Care:国際医療の質学会)の外部評価部門であるIEEA(ISQua External Evaluation Association)である。JCIの「認証基準」「審査官教育プログラム」「組織そのもの」は、IEEAによる認定を受けており、これによってJCI認証の国際的な客観性が担保されている。「認定者を認定する」という階層構造が、グローバルな信頼の源泉となっている。
4-2. SAFER™マトリックス(Survey Analysis for Evaluating Risk)
第7版から導入されたJCI独自の不適合事項評価ツールである。審査で発見された問題点を、以下の2軸でプロットする。
- 影響度(Scope):その問題が一部の患者に限られるのか(Limited)、施設全体に及ぶのか(Pervasive)
- 重大度(Severity):患者に及ぼすリスクが低いのか(Low)、生命に関わるのか(High)
このマトリックスを用いることで、医療機関は優先的に取り組むべきリスクを視覚的に把握し、効率的な改善活動を行うことができる。
4-3. 医療の持続可能性(Healthcare Sustainability)
最新の第8版から強調されている概念である。医療機関は人々の健康を守る場所であるが、同時に大量の廃棄物を出し、膨大なエネルギーを消費する。JCIは「グローバルヘルスインパクト(Global Health Impact)」という章を新設し、炭素排出量の削減、水資源の管理、廃棄物の適正処理などを認証基準に組み込んだ。これは、医療の質を「個別の患者ケア」から「地球規模の公衆衛生への貢献」へと拡大させる先進的な概念である。
4-4. 安全文化(Safety Culture)
JCIが最も重視する組織の状態である。「誰かがミスをしたら責める(Blame culture)」のではなく、「ミスが起きるシステムを特定し、全員で報告・改善する」文化を指す。JCI基準では、組織のリーダーシップがどのように職員の声を拾い上げ、安全のためのリソースを割いているかが、評価の大きな柱(GLD:ガバナンス・リーダーシップ・方向性)となっている。
4-5. 医療機能評価の比較概念
JCIに関連して語られることが多いのが、各国の国内認証制度である。
| 概念・組織 | 特徴 | JCIとの関係 |
|---|---|---|
| JCQHC(日本医療機能評価機構) | 日本の国内標準。約2,000施設が取得。 | JCIは「世界標準」。日本国内ではJCIの方がより厳格とされる。 |
| ISO 9001 | 品質マネジメントシステムの国際規格。 | JCIは医療に特化した専門的な品質管理を求める。 |
| Magnet Recognition | 看護の質が高い病院を認定する制度。 | JCIと並んで、質の高い病院の指標とされる。 |
5. 応用と実践的知識
JCI認証を取得、あるいは維持していく上での実践的な知識と、医療現場における具体的な応用方法について詳述する。
5-1. 認証取得のプロジェクト管理
JCI認証取得には、通常2年から3年の準備期間を要する。これは単なる書類作成期間ではなく、職員の意識改革とワークフローの全面的な見直し期間である。
- フェーズ1:ギャップ分析:現状の自院の規定や運用が、JCI基準(約1,200項目)とどれほど乖離しているかを洗い出す。
- フェーズ2:規定(Policy)の整備:JCIの求める水準に合わせて、院内規定を書き換える。ここで重要なのは「書かれている通りに実行し、実行したことを記録に残す」という一貫性である。
- フェーズ3:教育と訓練:清掃員から院長まで、全職員がIPSGや緊急事態(コード・ブルー、コード・レッド等)への対応を理解し、実践できるようにトレーニングを行う。
5-2. Continuous Engagement(継続的エンゲージメント)の実践
2025年以降、JCIは3年に一度の「お祭り」的な審査から、日常的な質の維持へと舵を切っている。新導入されたContinuous Engagementモデルでは、認証期間の3年間に5回のバーチャルな面談やデータレビューが行われる。医療機関側は、定期的に質指標(QI)をJCIへ報告し、フィードバックを受ける。これにより、「審査が終わったら元の緩い体制に戻る」という現象を防ぎ、常にゴールドシールの水準を維持する体制が求められる。
5-3. サイバーセキュリティとデジタルヘルスへの応用
第8版基準の導入により、情報システム部門の役割が飛躍的に増大した。電子カルテ(EHR)の改ざん防止、遠隔診療におけるプライバシー保護、さらにはランサムウェア攻撃に対するBCP(事業継続計画)の策定が認証の必須要件となっている。実践的な知識として、医療機関はITインフラの脆弱性診断を定期的に行い、その結果に基づいた対策を講じていることを審査官に証明する必要がある。
5-4. 医療持続可能性(Sustainability)への取り組み
2025年から新設された「医療持続可能性認証(HSC)」への対応は、今後の医療機関にとっての新たな実践領域である。例えば、手術室で使用する麻酔ガスの回収システムの導入(温室効果ガス削減)、LED照明への完全移行、ペーパーレス化の徹底などが挙げられる。シンガポールの国立大学病院(NUH)が世界初の取得を果たしたように、アジア圏においてもこの「グリーンホスピタル」への転換が、JCIの枠組みを通じて加速している。
5-5. 批判的視点と今後の展望
JCI認証に対しては、「コスト(数千万円から1億円超の取得・維持費)に見合う効果があるのか」という批判が常に存在する。また、英語圏の文化に基づいた基準が、日本の繊細な医療文化と衝突する場合もある。しかし、医療がますます高度化・複雑化し、AIやDXが浸透する中で、「標準化された安全のプラットフォーム」としてのJCIの価値は、今後さらに高まると予想される。特に、医療ミスが許されない高度先進医療や、多国籍なスタッフが働く国際病院において、JCIは組織を統合する最強のガバナンスツールとしての役割を担い続けるだろう。
6. Q&Aセクション

- Q1: JCI認証を取得している病院は、取得していない病院より絶対に安全ですか?
- A1: 「絶対」という言葉は医療には存在しませんが、JCI認証病院は「エラーが起きにくいシステム」を構築し、万が一エラーが起きてもそれを早期に発見・改善する文化を持っています。1,200項目に及ぶ国際基準をクリアしていることは、客観的に見て安全性が極めて高い水準にあることの強力な証拠です。
- Q2: 日本の医療機能評価(JCQHC)があればJCIは不要ではないですか?
- A2: 目的が異なります。JCQHCは日本の法制度や文化に即した「国内標準」の維持に優れています。一方、JCIは「国際標準」であり、外国人患者の受け入れ、国際的なブランド力、そしてより厳格な患者安全プロセスの構築を目指す場合に有効です。両方を取得し、相乗効果を狙う病院も多く存在します。
- Q3: 患者としてJCI認証病院を見分ける方法はありますか?
- A3: 病院の玄関やウェブサイトに「ゴールドシール(Gold Seal of Approval®)」が掲示されているかを確認してください。また、JCIの公式サイトにある「Find Accredited Organizations」から、最新の認証状況を検索することが可能です。
- Q4: JCI認証の審査は、抜き打ちで行われるのですか?
- A4: 通常の認証審査は事前に日程が調整されますが、重大な懸念がある場合や特定の条件下では「予告なし(Unannounced)」の審査が行われることもあります。また、新たな「継続的エンゲージメントモデル」では、より日常的なチェックに近い形でのコミュニケーションが行われます。
- Q5: JCI認証を取得すると、医療費が高くなりますか?
- A5: JCI認証取得そのものが理由で公的保険診療の点数が上がることはありません。ただし、自由診療や医療ツーリズムにおいては、高品質の証明として価格設定に反映される場合はあります。長期的には、医療事故に伴う損失コストを削減するため、病院経営にはプラスに働くと考えられています。




